ویروس شایع شده کرونا در روزهای اخیر به اصلی ترین رویداد پزشکی و ژنتیکی جهان امروز ما تبدیل شده و همانطور که همه می بینیم و می دانیم، تمام امور جهان امروز را تحت تاثیر خود قرار داده است. در متن زیر به اختصار به ویژگی های بیولوژیکی این ویروس، نحوه انتقال، پیشگیری و درمان آن می پردازیم.
ویروس شایع شده کرونا در روزهای اخیر به اصلی ترین رویداد پزشکی و ژنتیکی جهان امروز ما تبدیل شده و همانطور که همه می بینیم و می دانیم، تمام امور جهان امروز را تحت تاثیر خود قرار داده است. در متن زیر به اختصار به ویژگی های بیولوژیکی این ویروس، نحوه انتقال، پیشگیری و درمان آن می پردازیم.
نگاهی به زیست شناسی ویروس
ساختمان ویروس از داخل به خارج شامل: اسید نوکلئیک، کَپسید، پروتین ماتریکس و در بعضی از ویروسهای انولوپ دار (رابدوویریده، ارتومیکسو و یا پارا میکسوویریده) انولوپ و گلیکوپروتین های روی سطح انولوپ میشود. در ویروس ها اسید نوکلیک، یا DNA و یا از RNA تشکیل شده است که به صور مختلف تک رشته ای، دو رشته ای، خطی، حلقوی، قطعه قطعه، ممتد، سنس منفی و سنس مثبت و یا هر دو سنس دیده میشود. کوچکترین و بزرگترین ژنوم در بین DNA ویروس ها، هپادنا ویریده، پاکس ویریده، و در RNA ویروس ها، پیکورنا و کروتا ویریده هستند.
کپسید از واحدهای کوچکی به نام کپسومر تشکیل شده که به شکل لایه ای پروتینی اطراف ژنوم را احاطه کرده است. وظیفه کپسید شامل شکل دادن به ویروس، اتصال به گیرنده، محافظت از ژنوم و تحریک آنتی بادی های میزبانی است که خاصیت آنتی ژنتیک بسیاری از پروتیین های کپسید را دارند.
ماتریکس باعث ارتباط بین نوکلیوکپسید با پوشش ویروس میشود. همچنین دارای Domain Transmembrane Anchor است که در تکثیر ویروس نقش دارد.
در بعضی از ویروس ها علاوه بر اسید نوکلیک و کپسید، لایه یا پوشش دیگری از جنس فسفولیپید وجود دارد که از غشاهای سلولی میزبان منشا گرفته و در زمان جوانه زدن از سلول بدست می آید. ویروس های بدون پوشش از طریق لیزکردن از سلول خارج میشوند. ویروس های انولوپ دار به اتر حساس هستند و تنها اورتوپاکس ویروس ها هستند که با وجود اتولوپ، به اتر مقاوم ترند.
گلیکوپروتین ها زواید کوچکی از جنس پروتئینی هستند که در سطح پوششی سلول وجود دارند. به آنها SPIKE یا پیلومر گفته میشود که نقش اتصال به رسپتورِ ویروس را دارند. هماگلوتاسیون ( مثل پروتین HA آنفولانزا)، نوع دوم این پروتئین هاست که تشکیل دهنده کانال یونی هستند و وایروپروتین نامیده میشوند مثل پروتین های M2 در آنفلـوانزا، VPU درHIV ،P7 درHCV ، ۲B در پیکورنا ویـروس و … .
ویروس ها بر اساس اسید نوکلئیک به ویروسهای DNA دار و RNA دار تقسیم می شوند. ویروس های DNA دار شامل دو رشته ای خطی، دو رشته ای حلقوی و تک رشته ای خطی هستند. ویروس های RNA دار دارای RNA تک رشته ای سنس مثبت و سنس منفی هستند که کرونا ویروس در گروه RNA سنس مثبت قرار میگیرد. ویروس سنس مثبت یعنی ژنوم در این ویروس ها مانند mRNA عمل کرده و از طرف ۵ به ۳ قرار دارد و به محض ورود به سلول عفونت زاست و می تواند آنزیم و پروتئین های لازم برای تکثیر ویروس را تولید کند. این ویروس ها عموما در سیتوپلاسم سلول تکثیر پیدا می کنند. در تقسیم بندی بالتیمور که بر اساس رشته mRNA است، ویروس ها به هفت دسته تقسیم میشوند که ویروس کرونا در دسته RNA تک رشته ای خطی با اندازه اسید نوکلیک در وایرون (۲۷/۳۲ KB)، اندازه ذره ویروسی ۱۲۰/۱۶۰، حساس به اتر، انولوپ دار و با تقارن کپسید پیچیده و RNA مثبت است.
اتصال و نفوذ، اولین مرحله در عفونت ویروسی است که در طی آن ویروس با گیرنده های اختصاصیِ سطح سلول واکنش می دهد. در این بین اتصال بین لیگاند و گیرنده روی سطح سلول برقرار میشود. لیگاند به پروتئین یا گلیکوپروتئین ویروسی که ویروس برای اتصال به گیرنده های سطح سلول میزبان استفاده می کند، گفته می شود. در گرایش به سلول و بیماری زایی ویروس، حضور یا فقدان رسپتورها نقش مهمی دارند. تمام سلولهای میزبان حاوی گیرنده های ضروری نیستند. برای مثال پولیو ویروس فقط به سیستم عصبی مرکزی اتصال پیدا می کند. کرونا ویروس با لیگاند S به گیرنده اسید سیالیک، امینو پپتیداز و CEA متصل میشود و سیستم تنفسی را هدف قرار میدهد. تشابه آن با آنفولانزا نیز در گیرنده است. پس از مرحله اتصال، نفوذ اتفاق می افتد و ویروس وارد سلول شده و ژنوم خود را به سلول هدف تزریق میکند. برخی از ویروس ها تحت تاثیر PH سلول رفتار متفاوتی دارند و برخی از آنها مستقل از PH است. عملکرد ویروس کرونا مستقل از PH سلول است و بنابراین پایداری بیشتری دارد. ویروس ها تنها عواملی هستند که در چرخه تکثیرشان، سلول میزبان باید متلاشی و ویروس رها گردد و به همین دلیل در حالت حاد، منجر به مرگ بیمار میشوند.
کرونا ویروس وارد سلول میزبان می شود و ژنوم بدون پوشش، رونویسی و ترجمه می گردد. mRNA ها یک “مجموعه تو در تو” را تشکیل می دهند که دارای یک انتهای مشترک ۳ است. ویروس های جدید با جوانه زدن از غشای سلول میزبان تشکیل می شوند. در این مرحله عملکرد سیستم ایمنی بدن تعیین کننده سرنوشت ویروس است که این عملکرد در بدن هر انسانی بصورت منحصر به فرد عمل می کند. در مطالعه اخیر بر روی سیستم ایمنی گزارش شده است که سه روز پیش از روند بهبودی سه نوع لمفوسیت T (کمک کننده فولیکولی، CD4 فعال و CD8) به همراه دو آنتی بادی IgG و IgM در خون بیمار بهبود یافته افزایش یافته است. علائم بیمار در روز سیزدهم کاملا بهبود یافته و آنتی بادی ها تا هفت روز بعد یعنی تا روز بیستم در پلاسمای خون او مرتب افزایش می یابند.
انتقال معمولاً از طریق قطرات هوایی به مخاط بینی و دهان است. ویروس به صورت موضعی در سلول های اِپیتلیوم مژک دار تکثیر می شود و باعث آسیب سلول و التهاب می شود. میزان آنتی بادی در سِرُم و ترشحات بینی بدلیل حضور عفونت دنبال می شود و مصونیت در برابر آن در طی یک یا دو سال کاهش می یابد. یعنی فرد مبتلا شده به ویروس کرونا امکان ابتلای مجدد را به دلیل از دست دادن این مصونیت دارد. پیک حضور ویروس در زمستان ، به شکل همه گیری های منطقه ای، بین چند هفته تا چند ماه طول می کشد. همان ویروس با همان مشخصات ممکن است بعد از چند سال به همان منطقه بازگردد.
سرماخوردگی ناشی از کرونا ویروس ها از نظر بالینی از سایر سرماخوردگی ها در هر فرد قابل تشخیص نیست. تشخیص آزمایشگاهی ممکن است براساس میزان آنتی بادی در سرم خون انجام شود. جداسازی ویروس دشوار است. آزمایشات هیبریداسیون اسید نوکلئیک (از جمله PCR) در حال حاضر مطرح بوده و کیت های تشخیصی آن هم به بازار آمده است. با این وجود این بیماری در دوره نهفتگی هنوز قابل شناسایی نیست.
درمان آن تا حدودی مانند سرماخوردگی آنفولانزا است. هیچ واکسن یا داروی خاص فعلا در دسترس نیست. در حال حاضر اولین واکسن ساخته شده برای این ویروس وارد فاز تست انسانی شده است. به طور قطع اقدامات بهداشتی میزان انتقال را کاهش می دهد.
کرونا ویروس در گونه های پرندگان و پستانداران یافت می شود. آنها از نظر ساختار ظاهری و شیمیایی به یکدیگر شباهت دارند. در حیوانات ، کرونا ویروسهای مختلف به بافتهای مختلفی حمله می کنند و باعث بروز انواع بیماری ها می شوند. اما در انسان ثابت شده است که آنها فقط باعث ایجاد عفونتهای خفیف تا حاد سیستم تنفسی فوقانی می شوند. در موارد نادر ، عفونت کروناویروس دستگاه گوارش با شیوع اسهال در کودکان همراه بوده است.
کرونا ویروس یاCOVIDN2019 که در آن N به معنی جدید و CO به معنی تاجی است. از خانواده ویروس های سندرم حاد تنفسی است. این ویروس در واقع نسل جدیدی از خانواده ویروس سارس است. ویروس سارس در سال ۲۰۰۲ ابتدا در چین و سپس در جهان باعث ابتلای بیش از هشت هزار نفر و مرگ ۷۷۴ نفر شد. منشا آلودگی این بیماری عمدتا بیماران مبتلا و حتی ناقلین بدون علامت بیماری هستند. علایم این ویروس از علایم سرماخوردگی تا سندرم حاد تنفسی را شامل میشود. نشانه های اولیه ابتلا به این ویروس در انسان تب، سرفه، تنگی نفس و افزایش تعداد تنفس در دقیقه است.
نحوه انتقال و علایم کرونا
این ویروس از طریق ترشحات تنفسی فرد بیمار منتقل میشود. وزن مولکولی این ویروس از خانواده ویروس های کروناویریده است که وزن مولکولی آنها بین ۴۵۰ تا ۷۵۰ KD است که در قیاس با ویروس های دیگر بیشتر است و به همین دلیل امکان پخش شدن طولانی مدت در هوا را ندارد. تخمین زده میشود که حدود ده دقیقه پس از انتشار در هوا از طریق عطسه و سرفه بر سطوح اطراف مینشیند. قدرت زنده ماندن ویروس بر سطوح متفاوت از ۲ ساعت تا ۷۲ ساعت متغییر است و در صورتی که در بدن میزبان قرار نگیرد، میمیرد.
نحوه انتقال ویروس به بدن فرد غالبا از طریق تماس دست آلوده با منطقه تی صورت ( شامل چشمها، بینی و دهان ) است. انتقال آن از طریق ذرات هوا تنها در صورت نزدیک بودن کمتر از ۳ متر به فرد ناقل و یا بیمار امکان پذیر است. بنابراین این ویروس در تجمعات به راحتی منتقل میشود.
بر اساس آخرین گزارشات سازمان جهانی بهداشت، دوره ماندگاری ویروس در محوطه دهانی ۴ روز، دوره نهفتگی آن در بدن فرد مبتلا، غالبا از یک تا چهارده روز و در برخی موارد تا ۲۴ روز گزارش شده است. در این میان علایم خفیف بیماری گاها بین ۳ تا ۷ روز پس از ورود ویروس به بدن در غالب خستگی، بی اشتهایی، درد مفاصل، گاها تب و سرفه های کوتاه نمایان میشوند. به مرور زمان و با افزایش تصاعدی ویروس در بدن، علایم افزایش یافته و با درگیر شدن تصاعدی ریه به اوج نارسایی تنفسی میرسد. سیستم ایمنی بدن نقش تعیین کننده ای در روند این بیماری دارد. کودکان، سالمندان و افرادی که زمینه بیماری دارند سریعتر به شرایط بحرانی میرسند و به دلیل ضعیف بودن سیستم ایمنی بدنشان در معرض خطر مرگ قرار میگیرند. پژوهش ها نشان میدهد که بیش از ۸۰ درصد بیماران نشانه های خفیفی از این بیماری داشته اند. در میان مبتلایان، سالمندان ، افراد دارای بیماری های زمینه ای مثل بیماری های قلبی، آسم و …. و کادر پزشکی در معرض خطر علایم شدید و منجر به مرگ بوده اند. بر طبق آمار سازمان بهداشت جهانی حدود ۳.۴ درصد از مبتلایان به کوید ۱۹ میمیرند. متاسفانه همه موارد این بیماری خصوصا موارد حاد گزارش نمیشوند و به همین دلیل تخمین محققان از میزان مرگ و میر بیماری کمتر از حد طبیعی آن است. از طرفی سیر بیماری از زمان ابتلا تا مرگ مشمول زمان است. بنابراین در صورتی که همه موارد بیمار را در نظر بگیریم که هنوز دوره آنها کامل نشده، میزان مرگ را کمتر از موارد واقعی برآورد خواهیم کرد.
بر اساس اعلام سازمان جهانی بهداشت شیوع کرونا در دنیا به سطح همه گیری جهانی رسیده است. یعنی از اپیدمی به پندمیک تبدیل شده است.
این ویروس به دمای سرد و یخ زدگی بسیار پایدار است و قدرت ماندگاری آن از دمای -۸۰ درجه تا +۵۶ درجه گزارش شده است. در دمای ۴ درجه در یخچال تا ۷۲ ساعت زنده میماند. زنده ماندن ویروس به عوامل محیطی مانند دما و رطوبت بستگی دارد.
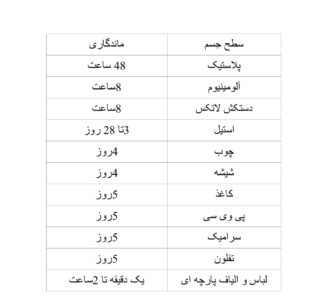
در تحقیقی ماندگاری ویروس بر برخی از سطوح تخمین زده شده است که در جدول زیر نشان داده شده اند.
درمان کرونا
با توجه به اینکه درمان دارویی قطعی هنوز برای کرونا شناخته نشده است، پیشگیری بهترین درمان است. در حال حاضر دو نوع سیستم درمانی در دنیا در پیش گرفته شده است. سیستم قرنطینه که در آن هم بیماران، افراد مشکوک به ناقل بودن و هم افراد سالم در حداقل تماس با دنیای خارج قرار میگیرند. سیستم ایمنی گله ای (جمعی) که در آن میلیونها نفر از جمعیت یک جامعه باید به این ویروس مبتلا شوند تا سرعت شیوع بیماری کنترل شود. این شیوه با مرگ و میر بالا مواجه خواهد بود.
پیشگیری
بهترین راه پیشگیری از بین بردن ویروس بر روی سطوح است. این پیشگیری با ضد عفونی کردن سطوح بوسیله مواد شوینده و و استفاده از اسپری اتانول به راحتی امکان پذیر است. شستن مداوم دست ها با آب و صابون و استفاده از ژل های ضد عفونی کننده بهترین راه از بین بردن ویروس از سطح پوست است. خودداری از لمس صورت، نظافت بینی و دهان با شوینده های ضد عفونی کننده و دهان شویه، رعایت اصول بهداشتی در فضای اجتماعی مثل رعایت فاصله فیزیکی بین دو تا سه متر با دیگر افراد و بالطبع فاصله گرفتن از تجمعات و اماکن شلوغ، خودداری از لمس سطوح در اماکن عمومی و استفاده از ماسک و دستکش در فضای عمومی میتواند از شیوع یا ابتلای به این بیماری جلوگیری کند. توجه داشته باشید که هر فرد میتواند یک ناقل بالقوه ویروس باشد. و تنها راه از بین بردن ویروس قطع چرخه ناقلین است.
شایعات و پاسخ!
این ویروس متعلق به اقلیم خاصی نیست و در همه اقلیم ها در صورت وجود فرد بیمار امکان شیوع و بیمار کردن مردم آن منطقه را دارد. بنابراین نه هوای سرد و برف و نه هوای گرم و مرطوب این ویروس را از بین نمی برند.
حمام آب داغ و استفاده از هرگونه شیوه ای برای بالا بردن دمای بدن از ابتلای شما به بیماری کرونا جلوگیری نخواهد کرد. همچنین استفاده از خشک کننده های برقی برای تمیز کردن دست ها موثر نخواهد بود و تنها می بایست که دستها را با آب و صابون به روش درست شستشو کرد.
ویروس کرونای جدید نمیتواند از طریق کالاهای ساخت چین یا کشورهایی که در آن این ویروس شایع شده به شما منتقل شود. به دلیل اینکه زمان انتقال آن کالاها از مبدا به مقصد بیش از زمان ماندگاری ویروس کرونا (که پیشتر گفته شده) است.
ویروس کرونای جدید از طریق گزیدگی پشه منتقل نمی شود.
استفاده از لامپ ماورای بنفش تنها موجب سوختگی پوست انسان می شود و هیچ اثری بر ویروس کرونا ندارد. به جای چنین کارهایی باید دستها را با آب و صابون درست شست.
استفاده از مشروبات الکلی و اسپری کردن الکل یا کلر بر روی بدن ویروسهایی را که قبلا به بدن شما وارد شده نابود نخواهد کرد و صرفا باعث آسیب به غشاء مخاطی چشم ها و دهان می شود. الکل و کلر میتواند برای ضدعفونی کردن سطوح مفید باشد و استفاده از آنها باید مطابق با دستورالعمل های مناسب باشد.
در حال حاضر شواهدی مبنی بر اینکه حیوانات خانگی مثل سگ یا گربه به ویروس کرونای جدید آلوده باشند نداریم. در هر صورت رعایت بهداشت و شستشوی دستها پس از تماس با حیوانات خانگی توصیه می شود.
واکسن ذات الریه شما را در مقابل کرونا ایمن نخواهد کرد.
ویروس کرونا محدودیت سنی ندارد.
آنتی بوتیک ها در پیشگیری یا درمان ویروس کرونای جدید موثر نیستند. باید از هرگونه خود درمانی پرهیز کرد.
*متخصص ژنتیک و زیست شناسی مولکولی